良性腫瘍
脳神経外科領域で扱う良性腫瘍には様々なものがありますが、ここでは代表的なものとして聴神経腫瘍(前庭神経鞘腫)と髄膜腫について解説します。
髄膜腫(ずいまくしゅ)
脳を包んでいる硬膜(髄膜)と呼ばれる膜から発生する腫瘍です。悪性のものもありますが、ほとんどは良性で非常にゆっくりと大きくなります。最近は脳ドックの普及により無症状で偶然みつかることも多くなりました。脳の外側にから脳を圧迫するように大きくなるため、通常手術は安全に行う事ができ、全部摘出すれば再発の心配もほとんどありません。しかし、腫瘍のサイズや発生する場所により手術が難しい場合もあります。
症状
発生する場所により様々な症状を呈します。(性格が変わる、目が見えにくい、臭いがわかりにくい、ものが2つに見える、顔面麻痺、耳が聞こえにくい、物が飲み込みにくい、麻痺、歩きにくい、けいれんなど)
診断
まずCTやMRIを行います。髄膜種が疑われれば造影剤を用いた造影CTや造影MRI、脳血管撮影などでより正確な画像診断を行います。
治療
成長速度が非常に遅い(ゆっくり大きくなる)ため、無症状で小さなものについては、通常経過観察します。その場合も定期的な検査は必要です。症状のある腫瘍や無症状でも大きいものに対しては、治療を行います。手術による腫瘍摘出が確実で最も有効です。腫瘍が発生した硬膜も含めて切除することができればまず再発はありません。しかし、大きな頭蓋底、脳深部に発生した髄膜種(図1)は、重要な動静脈、脳神経を巻き込み、周囲脳を強く圧迫、浸潤しているため、通常の手術のみによる治療は困難になります。このような一般病院では治療困難な腫瘍に対して、当施設では多くの経験を生かし、頭蓋底外科、脳血管外科(バイパス手術など)、脳血管内手術(腫瘍栄養血管塞栓術など)、放射線治療(IMRTなど)など現在使用できるすべての技術を駆使して最善の治療を行っています。
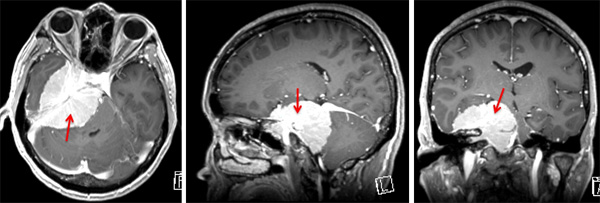
図1: 白い部分が造影剤で染まった髄膜腫。
聴神経腫瘍(ちょうしんけいしゅよう)とは
聴神経鞘腫、前庭神経鞘腫(ぜんていしんけいしょうしゅ)とも呼ばれます。神経を鞘のように包む細胞から発生する良性の腫瘍です。脳腫瘍のうちの実質外腫瘍に分類されるもので、大きくなると周囲の脳組織を圧迫していきます(図2)。稀に遺伝的に発生する場合があります。この場合は“神経線維腫症”と呼ばれ、脳や脊髄に多発することがあります。
症状
耳が聞こえにくい、耳鳴り、めまいが初期症状であることが多く、耳鼻科を受診し発見されるケースもあります。腫瘍が大きくなると、まわりにある神経を巻き込んだり、脳(脳幹、小脳など)を圧迫して様々な症状が出現します。顔がしびれたり曲がったり、物が二重に見えたり、まっすぐに歩けなかったり、食べ物がうまく飲み込めなくなったりします。また、水頭症と呼ばれる髄液(脳の中や脳をおおっている水)が正常より多くなる病気を併発し頭痛、物忘れ、歩きにくい、尿を漏らすなどの症状が出現する場合もあります。
検査
CT、MRI検査が行われます。ほとんどの場合MRIで診断がつきます。
治療について
聴神経腫瘍が発見された場合、1)経過観察(様子をみる)、2)定位的放射線治療、3)外科的摘出 の3つの選択肢があります。
成長が遅いため、腫瘍が小さい場合はMRIを定期的に行い外来で経過をみます。腫瘍の成長速度は患者さんによって異なります。腫瘍の成長が早い場合は、小さくても治療を検討する必要があります。
通常、腫瘍が3cmを超える場合は、放射線治療治療が難しくなり、周囲の脳への圧迫が強いので、外科的摘出を行うことを勧めます。水頭症を伴っている場合は、水頭症に対する治療を先に行う必要がある場合もあります。良性腫瘍で転移や浸潤(しみ込むように広がる)ことがないため、すべて摘出することができれば治癒します。しかし、無理にすべて摘出する事を目指せば、神経や脳を損傷する危険性があります。そのため手術中ナビゲーションシステムや電気生理学的モニタリングを駆使し、神経や脳損傷を防ぐとともに、無理な摘出は控え、手術により小さくした腫瘍に対しては放射線治療を行います。手術により小さくなった腫瘍は、その後大きくならない事もあるため経過観察を勧める場合もあります。
小さな腫瘍に対対する放射線治療は比較的有効です。しかし、腫瘍がなくなる訳ではないので定期的に検査を行い経過観察する必要があります。
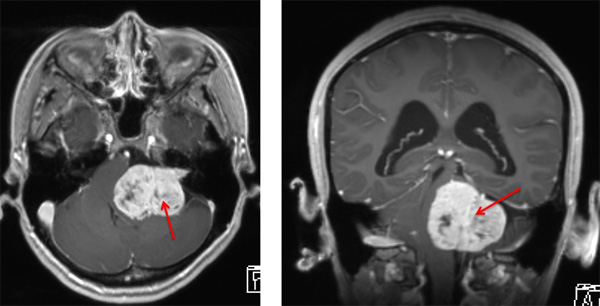
図2: 白い部分が造影剤で染まった聴神経腫瘍。





